Udar mózgu leczenie i rehabilitacja
Interesujące rezultaty badań naukowców z Tel Awiwu
Dr Shai Efrat z Uniwersytetu w Tel Awiwie wraz z grupą naukowców przeprowadzili badania, koncentrujące się na wykorzystaniu tlenoterapii hiperbarycznej w rehabilitacji po udarze mózgu. Otrzymane wyniki pokazały, że terapia pozwala odwrócić dysfunkcje w ośrodkach mózgowych powstałe po udarze. Uśpione neurony nawet w trzy lata po udarze zaczęły ożywać.
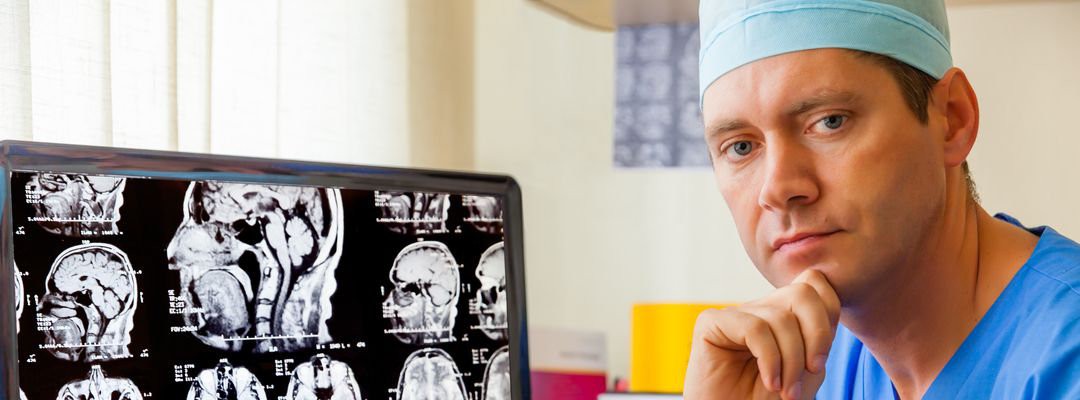
Podczas prowadzonych w Tel Awiwie badań przeprowadzone zostały porównania fotografii, wykonanych przed rehabilitacją oraz po. Rezultaty okazały się bardzo obiecujące, gdyż już po 2 miesiącach stosowania terapii zaobserwowano wzrost aktywności uśpionych uprzednio neuronów. U osób poddanych rehabilitacji zauważono znaczącą poprawę. Dotknięte chorobą ośrodki mózgowe zaczynały ożywać, powoli ustępował paraliż. Ponadto chorzy odczuwali powrót czucia i następowała poprawa w posługiwaniu się mową.
 Kierujący badaniami dr Shai Efrat zauważył, że po udarze mózgu neurony nie umierają, tylko zostają osłabione na tyle silnie, iż nie są w stanie prawidłowo pełnić swojej pierwotnej funkcji, czyli wysyłać impulsów. Ludzki mózg potrzebuje 20% tlenu (pozyskiwanego w czasie oddychania), co pozwala na normalną pracę 5-10% wszystkich neuronów. Rehabilitacja po udarze mózgu wymaga dodatkowych dostaw tlenu. Zabiegi w komorze hiperbarycznej zwiększają około 10-krotnie poziom tlenu w organizmie, dzięki czemu możliwa jest odbudowa i regeneracja połączeń między neuronami oraz stymulowanie uśpionych komórek. Zespół dr Efrata zakwalifikował do badań pacjentów po udarze mózgu, u których nie odnotowano poprawy po konwencjonalnej rehabilitacji.
Kierujący badaniami dr Shai Efrat zauważył, że po udarze mózgu neurony nie umierają, tylko zostają osłabione na tyle silnie, iż nie są w stanie prawidłowo pełnić swojej pierwotnej funkcji, czyli wysyłać impulsów. Ludzki mózg potrzebuje 20% tlenu (pozyskiwanego w czasie oddychania), co pozwala na normalną pracę 5-10% wszystkich neuronów. Rehabilitacja po udarze mózgu wymaga dodatkowych dostaw tlenu. Zabiegi w komorze hiperbarycznej zwiększają około 10-krotnie poziom tlenu w organizmie, dzięki czemu możliwa jest odbudowa i regeneracja połączeń między neuronami oraz stymulowanie uśpionych komórek. Zespół dr Efrata zakwalifikował do badań pacjentów po udarze mózgu, u których nie odnotowano poprawy po konwencjonalnej rehabilitacji.
Zastosowano podwójny system obrazowania:
- PECT tomografię emisyjną pojedynczych fotonów — określano aktywność metaboliczną neuronów otaczających uszkodzone neurony,
- Tomografię komputerową — identyfikowano ewentualną martwą tkankę.
Grupa 74 pacjentów, u których od incydentu minęło od pół roku do trzech lat, została podzielona. W pierwszej grupie od początku zastosowano rehabilitację z użyciem HBOT, w drugiej — wykorzystano dwumiesięczną terapię, którą rozpoczęto po okresie dwóch miesięcy bez leczenia. Terapia przyjęła postać dwugodzinnych sesji. Czterdzieści zabiegów podzielonych zostało w taki sposób, aby badany w tygodniu odbył pięć sesji.
Z wypowiedzi dr Efrata wynika, że postępy podobne do tych, jakie osiągnęła grupa badanych, mogą pojawić się nawet u pacjentów, u których udar mózgu uśpił ośrodki nawet kilkadziesiąt lat temu. Podważa to dotychczasowe przekonanie o trwałej neuropatyczności. Okazuje się, że uśpione neurony można aktywować nawet wiele lat po incydencie.
Rezultaty naukowców z izraelskiego uniwersytetu zachęcił lekarzy do kontynuowania badań. Obecnie prowadzone jest studium skuteczności HBTO w rehabilitacji pacjentów z urazem czaszkowo-mózgowym (ang.traumatic brain injury). Według dr Efrata tlenoterapia hiperbaryczna może być z powodzeniem stosowana w terapii przeciwstarzeniowej oraz na wczesnych etapach choroby Alzheimera. Postrzegając choroby mózgu w kategoriach nieskutecznego dostarczania energii, tlenoterapia hiperbaryczna może stanowić remedium na te nieprawidłowości.
Poniżej bardzo interesujący artykuł autorstwa pana Joe Chal specjalisty w dziedzinie tlenoterapii.
link do oryginalnego artykułu.
http://joechal.salon24.pl/440776,joe-chal-hbot-leczeniu-urazu-i-udaru-mozgu
Tlen jest najbardziej naturalny lekiem, najważniejszym składnikiem odżywczym i elementem najbardziej niezbędnym do życia. Hiperbaryczna terapia tlenowa jest wyjątkowym i ważnym zabiegiem, który wykorzystuje tlen pod ciśnieniem do korekcji i leczenia chorych po udarze mózgu i traumatycznym urazie mózgu. (TBI). Pierwsze kliniczne zastosowanie tlenu hiperbarycznego do leczenia pacjentów po udarze mózgu odnotowano w 1965 roku i wiele badan zostało przeprowadzonych od tego czasu udowodniając jego bezpieczeństwo i efektywność.
Większość ludzi wierzy, że udar mózgu jest wynikiem śmierci komórek mózgowych!
Komórki mózgu są uważane za obumarłe jako bezpośredni skutek przerwania dopływu krwi i wynikające z braku tlenu w tej części mózgu. Ta koncepcja była dogmatem co najmniej przez ostatnie 100 lat. Ta tradycyjna koncepcja, że tkanka mózgu umiera z braku krwi i niedoboru tlenu trwającej dłużej niż kilka minut, nie jest już właściwa.
Inna koncepcja jednak została i powoli ewoluuje w ciągu ostatnich 25 lat, że śmierć komórek mózgu występuje tylko gdy przepływ krwi spada poniżej pewnego poziomu (ok. 8-10 ml/100 gr. / min.) przy nieco wyższych poziomach tkanka pozostaje żywa, ale nie jest w stanie funkcjonować /stan uśpienia/. Tak więc w ostrym udarze mózgu centralna tkanka mózgowa rdzenia może umrzeć, podczas gdy w tkankach obwodowych może pozostać przy życiu przez wiele lat po początkowym urazie, w zależności od ilości krwi jaką tkanka mózgowa otrzymuje.
Te obszary mózgu, które są poszkodowane i nie otrzymują wystarczającej ilości przepływu krwi w wyniku udaru lub urazu są obecnie określane jako "ischemic penumbra - półcień niedokrwienny". Jest to obszar, który otacza rdzeń z zawału (martwej) tkanki. Te "obszary" tkanki nie otrzymują wystarczającej ilości tlenu do funkcjonowania i zbyt mało, aby żyć. Te komórki mózgowe zostały opisane jako "spiączka", "uśpienie neuronów" lub "stan uśpienia" czy też "trwanie na biegu jałowym". Neurony te nie funkcjonują, ale anatomicznie nienaruszone i mogą się odnowić. Aby wyjaśnić to zjawisko w sposób prosty wszystkim czytelnikom, wyjaśniam, że niektóre komórki mózgu kiedy są chore to zachowują się podobnie jak my, kiedy jesteśmy chorzy, chcemy położyć się i nie robić nic. Każdy z nas wydaje się wtedy być bardziej marudnym, zmęczonym i poirytowanym niż kiedykolwiek. Te chore komórki mózgowe często są odpowiedzialne za udar lub TBI w momencie kiedy osoba jest w złym humorze, rozdrażnienia, zmęczona, przygnębiona w depresja, itp., ponieważ komórki w tym czasie w emocjonalnych i poznawczych obszarach mózgu nie działają skutecznie.
W ostrych przypadkach aż 85% uszkodzenia mózgu dotyczy tych tkanek, które otaczają rdzeń martwej tkanki mózgowej. Jest to udar niedokrwienny penumbral tkanka. Nowo zatwierdzony "przeciw zakrzepowy" środek (TPA-tkankowy aktywator plazminogenu) pomaga zatrzymać efekt niszczący udaru, jeśli są one podane w ciągu pierwszych trzech godzin od wystąpienia określonego typu skrzepu krwi. Terapia Hiperbaryczna jest uważany za leczenie w połączeniu z TPA w ścisłym ustawieniu dawki, ponieważ będzie potrzebny przedłużony okres, w czasie którego TPA może być podawany.
Zasadniczym aspektem patologii u pacjentów z przewlekłą choroba udarowa i TBI jest to, że uszkodzone naczynia krwionośne są przyczyną niedokrwienia półcieni. Niestety mózg ma ograniczone właściwości samoleczenia i to uniemożliwia szybki powrót do zdrowia w czasie pierwszego roku po urazie mózgu. Jednak jest wiele przypadków, ze gojenia się i powrót do prawie normalnego funkcjonowania pacjenta podczas pierwszego roku zdarzają się.
Głównym szkodliwym zjawiskiem w procesie, który występuje w ostrym udarze mózgu lub TBI jest obrzęk (obrzęk tkanek w wyniku uszkodzenia). Obrzęk może potrwać do 9 - 12 miesięcy.Ważne aby rozwiązać w tym czasie wpływ obrzęku na zaciśnięte naczynia krwionośne mózgu i spowodowanie swobodnego przepływu krwi do uszkodzonych tkanek. Jeśli opuchlizna zniknie, niektóre naczynia krwionośne odzyskają swoje oryginalna przepustowość i prawidłowy przepływ krwi zostanie wznowiony.
Innym procesem, który występuje w pierwszym roku jest "neowaskularyzacja", znany również jako "angiogeneza." Jest to proces tworzenia nowych naczyń włosowatych, które rozciągają się od otaczającej tkanki zdrowej mózgu w obszarze niedokrwienia półcieni. do najbardziej oddalonych części niedokrwiennego półcienia (te fragmenty najbliżej prawidłowej tkanki mózgowej są w stanie do metabolizowania nieznacznie lepiej, ponieważ otrzymują więcej krwi niż te dalej położone tkanki niedokrwienne). Ten metabolizm zwalnia produkt rozpadu ATP nazwany „adenozyna”. Adenozyna jest uwolniony z niedokrwionych tkanek, gdy ATP jest wykorzystywana przez komórki do procesów naprawczych. Adenozyna powoduje rozszerzanie się naczyń krwionośnych, a także stymuluje wzrost nowych naczyń włosowatych do niedokrwionych półcieni (neowaskularyzacja). Tak więc w ciągu pierwszego roku po udarze lub TBI, drogi dla nowej krwi są stymulowane, aby dostać się do niedokrwionych półcieni i ponownie dostarczyć im nowej porcji krwi.
Niestety, niedokrwienne „penumbral” bliżej tkanki obszaru udaru zazwyczaj nie otrzymuje wystarczającej ilości tlenu lub substancji odżywczych do generowania ATP metabolizmu tlenowego lub beztlenowego. Ze względu na brak powstawania ATP, adenozyna nie jest produkowana i tworzenie nowych naczyń włosowatych nie następuje. Tak więc niedokrwienne półcienie pozostaje niedokrwione, ponieważ proces neowaskularyzacji nie jest w stanie być wypełniony. Często prowadzi to do obecności znacznej ilości tkanki mózgowej, która pozostaje niedokrwioną i nie-działa w przypadku przewlekłego udaru i TBI mózgu pacjenta. Ta niemożliwość naturalnych procesów gojenia jest spowodowana uszkodzeniem naczyń krwionośnych i ich niemożność dostarczenia tlenu składników odżywczych do tych części mózgu, które są uszkodzone. Hiperbaryczny tlen działa na rzecz poprawy udaru mózgu i TBI pacjentów poprzez naprawy i tworzenia nowych naczyń krwionośnych uszkodzonych części mózgu. Po niedokrwieniu tkanki nie cierpią już z powodu braku tlenu, są w stanie rozpocząć naprawę poszkodowanych neuronów, komórek glejowych i macierzy zewnątrzkomórkowej. Tworzenie nowych naczyń krwionośnych występuje jako bezpośredni skutek codziennych zabiegów hiperbarycznych tlenu. Proces ten nie występuje z czystym tlenem w normalnych warunkach ciśnienia atmosferycznego. Liczba zabiegów potrzebnych jest różna dla każdego człowieka, ale z mojego doświadczenia najlepsze efekty występują, gdy co najmniej 60 codziennych zabiegów jest wykonywane. Jeśli ograniczyć terapie hiperbaryczna tylko do 20 - 30 zabiegów to pacjent często doświadcza "cofnięcia się procesów odbudowy stanu zdrowia" i może stracić część poprawy już zdobytej z hiperbarycznych zabiegów tlenowych. Ponadto, niektórzy pacjenci nawet nie zareagują poprawą zdrowia dopóki nie przejdą więcej niż 30 lub 40 zabiegów.
Hiperbaryczna terapia tlenowa wygląda podobnie jak dzieje się na przejażdżce w nowoczesnym F-16. Nawet komora D wygląda jak kokpit myśliwca odrzutowego! Po rozpoczęciu leczenia użytkownik siedzi wyprostowany w wygodnej pozycji wewnątrz tej komory. Pacjent ma maska tlenowa na ustach i nosie, drzwi są zamknięte i czuć lekki ruch powietrza w komorze, która zaczyna być wypełniana powietrzem. W trakcie kiedy rośnie ciśnienie w komorze można zauważyć nieznaczny dyskomfort w jednym lub w obu uszach tak jak się doświadcza podczas lotu w dużych odrzutowców komercyjnych. Można wykonać przełknięcie śliny, żuć gumę lub trzymać nos i dmuchać na zewnątrz, aby pomóc wyrównać ciśnienie w uszach. Zdarza się, ze trzech na 500 pacjentów ma problemy z zatokami, którzy doświadczają dość silnego bólu i dyskomfortu w uszach. W takich przypadkach należny skonsultować ich ze specjalista od uszu, który w ekstremalnych przypadkach wstawia małe rurki przez błony bębenkowe. W taki prosty sposób pacjenci mogą kontynuować program bez dodatkowego bólu i bez żadnych problemów z ich słuchem.
Ciężka, zaawansowana rozedma płuc może być przeciwwskazaniem jeśli osoba ma dużą pęcherzykowatość płuc (duże worki wypełnione powietrza w płucach). Pęcherze mogą uwięzić tlen i spowodować pęknięcie w czasie dekompresji. Obecność dużych pęcherzy można sprawdzić za pomocą CT klatki piersiowej.
"Napady padaczki zdarzają się niezmiernie rzadko i osobiście nie doświadczyłem takiego przypadku w mojej 30-to letniej karierze podczas sesji HBO przy ciśnieniu między 1,5 i 2 ATA nawet u wiedząc, ze pacjent historie padaczką w wywiadzie"..
Klaustrofobia jest często wyrażona strachem, ale gdy osoba zaczyna pracować z naszymi technikami czy terapeutami, on lub ona jest ogólnie w stanie pokonać swój lęk bez problemu.
Zaburzenia nerwowe mięśni, kości i zanik są również głównymi czynnikami, które są obecne u wielu pacjentów. To z powodu bezczynności, utraty obciążenia, braki hormonalne, braki mineralne i wielu innych stanach chorobowych. Te zaburzenia i zanik wymaga agresywnych, codziennych starań rehabilitacyjnych przez okres co najmniej dwóch miesięcy aby wytworzyły się znaczące, długoterminowe pozytywne rezultaty.
Z praktycznego punktu widzenia, pacjent, który jest potencjalnym klientem kliniki hiperbarycznej tlenoterapii może być przetestowany w celu ustalenia, czy on / ona jest dobrym kandydatem do tej terapii 3-D SPECT (komputerowa pojedynczego fotonu tomogram) dla określenia przepływu mózgowego jest dostępna w większości dużych szpitalach w USA i Europie. Jeśli ten test jest zrobiony i pokazuje zmniejszone ukrwienie mózgu, pacjent ma duże szansę na znaczną poprawę stanu zdrowia poprzez zastosowanie terapii hiperbarycznej.
Sesje trwają zwykle 45 minut każdego dnia przez 60 dni. Z mojego doświadczenia wynika, ze ten system daje najlepsze wyniki ogólne, gdy terapia jest podawany w połączeniu z terapią fizyczna. Nasz przeciętny pacjent przychodzi do nas nie dłużej niż 2 do 6 miesięcy od zachorowania lub TBI. Zwykle nie rekomendujemy wszystkich standardowych terapii na raz ale fizykoterapię oraz aktywny program ćwiczeń. Oni lub członkowie ich rodzin decydują czy wznowić terapie HBOT, gdyby chorzy nie robili postępów. Zwykle pacjenci przychodzą do nas, gdy żadna metoda nie poskutkowała - jak do metody "ostatniej nadziei". Ze względu na nasilenie ich niepełnosprawności i ich brak poprawy w przypadku konwencjonalnych metod leczenia, większość pacjentów doświadcza, że korzystanie z hiperbarycznej tlenoterapii przynosi satysfakcjonujące rezultaty. Jednak nawet z 60 dni terapii hiperbarycznej, może okazać się zbyt mało a wyniki nie mogą osiągnąć wielkiego oczekiwania, zwłaszcza, gdy nastąpiły zbyt duże zniszczenia traumatyczne. Większość pacjentów chciałby zwiększyć swoje szanse na poprawę zdrowia i dlatego przychodzą do naszej kliniki. W związku z ich pragnieniami i fakt, że połączenie hiperbarycznej tlenowej metody i innych leków daje moim zdaniem najlepsze ogólne wyniki poprawy zdolności fizycznych, zawodowych, mowy, widzenia, poprzez dodatkowe diety odżywcze, witaminowe, hormonalne i leczenie czynnika wzrostu.To wszystko aby pomóc naszym pacjentom osiągnąć swój maksymalny potencjał powrotu do zdrowia.
Oprócz stosowania powyższych terapii wymienionych Odkryłem także, że wielu pacjentów ma inne procesy chorobowe i muszą oni być traktowani indywidualnie, aby zmaksymalizować ich wyzdrowienie Wielu pacjentów przy badaniach wstępnych do naszego programu cierpi z powodu przewlekłego zakażenia dróg moczowych czy oddechowych lub innych, mają choroby autoimmunologiczne, takich jak zapalenie naczyń, cierpi na cukrzycę i neuropatię cukrzycową, mają osteoporozę paraliż kończyny czy części twarzowej, mają poważne problemy miażdżycowe lub mają braki hormonalne. Wszystkie te warunki i problemy powinny być brane pod uwagę aby zmaksymalizować pacjenta uzdrowienia.
Wyniki Pięćdziesięciu przypadków:
Przedstawię wyniki na podstawie ostatnich 50 pacjentów z udarem (średni wiek 62 lat) w średnim czasie 28 miesięcy od momentu udary do zastosowania tlenoterapii hiperbarycznej przez 45 minut dziennie, 6 dni w tygodniu przez 60 zabiegów, a także fizykoterapia przez 2 godziny i EEG sprawdzanie wydolności do 30 minut dziennie, 5 dni w tygodniu. Fizykoterapeutyczne wyniki i oceny pacjenta ankiety zostały zebrane przed i po programie.
Wyniki ankiety wykazały, że nastąpiła poprawa stanu zdrowia u 95,% pacjentów lub członków ich rodzin uważa, że pacjent doświadczył zdecydowanej poprawy: sprawności motorycznej, wrażliwość na dotyk i temperaturę, kontroli pęcherza moczowego i jelit, pamięci, mowy, wzroku i słuchu . Na zakończenie programu, 16% pacjentów oceniło w rankingu program jako dobry, 42% jako doskonały, a 39% zadeklarowało, że ten program był zdumiewający. Natomiast 1%, ze nijaki a 2% nie miało zdania.
Ocena fizjoterapeuty zawiera zakres ruchu, siłę kończyn, mobilność, łóżko do transferów krzesełkowych i ciała poziomu równowagi. 100% pacjentów wykazało poprawę w jednej lub więcej funkcji. Spośród nich 12% miało łagodny przyrost, 48% otrzymało dobry wynik, a 40% doskonale wzmocniło swoja sprawność ruchowa.
Nie było skutków ubocznych czy nawarstwiania się problemów u żadnego pacjenta w połączeniu terapii w leczeniu przewlekłego udaru mózgu u pacjentów.
Joe Chal
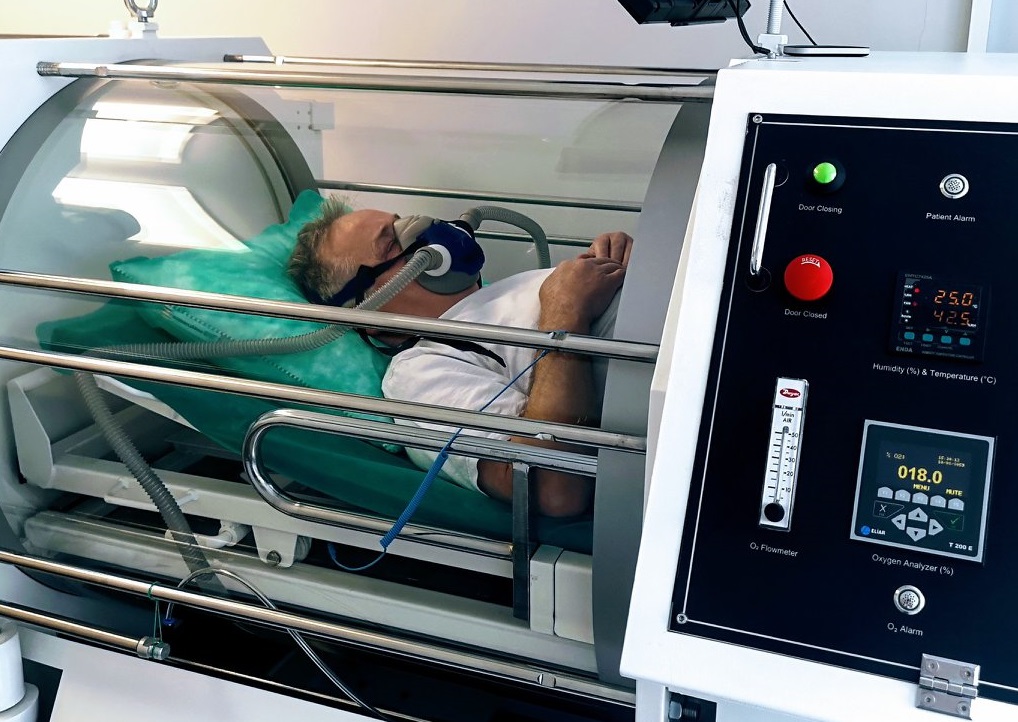
PARAMETRY ZABIEGU:
- Kliniczna komora hiperbaryczna (najnowocześniejsza w Polsce)
- Stosowane ciśnienie do 3 ATA
- Czas trwania zabiegu wynosi 80 minut w tym 60 minut w pełnym ciśnieniu!
- Certyfikowany 100 % tlen medyczny podawany jest z butli tlenowej (nie z koncentratora!)
- Maska BIBS -wysoce specjalistyczny system oddychania – wydychany dwutlenek węgla nie miesza się z tlenem
- „O-ZONE Active” Dedykowany System Dezynfekcji Ozonowej po każdym zabiegu!
- Wysuwane nosze z elektrycznie regulowana wysokością, pozwalające korzystać z leczenia pacjentom bez względu na sprawność fizyczną lub stan zdrowia
- TV- System Video